Virus de Papiloma Humano: La infección de transmisión sexual más común de nuestros tiempos
El Virus de Papiloma Humano es una familia de virus (Papillomaviridae) y existen más de 200 serotipos diferentes.
Este virus se asocia a la presencia de verrugas genitales, lesiones precursoras de Cáncer o incluso Cáncer de Vagina, Vulva, Cérvix, Garganta o Ano. No todas las infecciones derivan en Cáncer, pero es importante que el abordaje y seguimiento sea asesorado por un especialista.
El 99% se transmite por vía sexual, en menor caso por fómites (contacto) y los factores de riesgo para adquirir una infección por Virus de Papiloma Humano (VPH) son:
- Número de parejas sexuales: Cuantas más parejas sexuales se tenga, más serán las probabilidades de contraer una infección genital por el VPH. Tener relaciones sexuales con una pareja que ha tenido múltiples parejas sexuales también aumenta el riesgo
- La edad: Las verrugas genitales ocurren con más frecuencia en adolescentes y adultos jóvenes, la infección por VPH no excluye edades
- Sistemas inmunitarios debilitados: Fumar debilita tus células y sistema inmune, además de facilitar el adquirir la infección. Otros estados de inmunosupresión pueden aumentar la posibilidad de contraer la infección
- Piel dañada. Las áreas de piel que han sido perforadas o abiertas son más propensas a desarrollar verrugas comunes
- Otros: Dieta pobre en folatos o antecedentes de Enfermedades de Transmisión Sexual (ETS), también aumentan el riesgo
¿Cómo detectarlo?
En la mayoría de los casos el VPH es asintomático y se detecta mediante las pruebas de screening, llega a ser sintomático en su variedad de verrugas genitales.
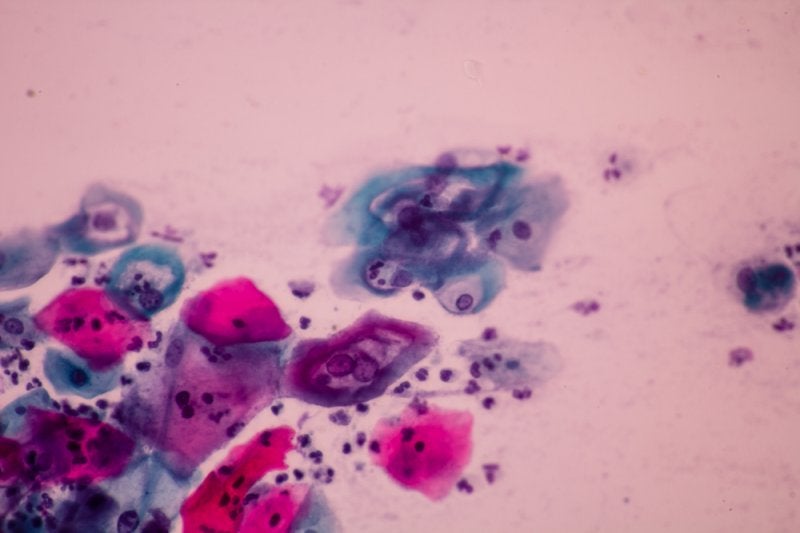
El estudio principal para su detección es la citología cervical exfoliativa también conocida como Papanicolaou, esta es una prueba que detecta anormalidad en las células, y se le conoce como prueba de screening, ya que no detecta el VPH de forma directa pero sí cambios sugestivos de la enfermedad, esta prueba puede complementarse con la Colposcopía, en la cual se observa con una especie de microscopio la vulva, vagina y cérvix para detectar anormalidades. Si hay anomalías en estos dos estudios se continúa el diagnóstico con pruebas definitivas como son la toma de biopsia y la solicitud de Tipificación de VPH.
¿Cuáles son las opciones de tratamiento?
Si bien no existe una cura definitiva para el VPH, ya que la persona infectada siempre será portadora, hay que tomar en cuenta que muchas de las lesiones de bajo grado desaparecen por sí mismas, pero requieren un seguimiento minucioso, mientras que para el VPH de alto riesgo algunos de los tratamientos son:
- Crioterapia: tratamiento para congelar y extirpar las células precancerosas del cuello uterino
- LEEP o CONO: procedimiento de extirpación electro-quirúrgico de lazo, el cual tiene como función extirpar células precancerosas del cuello uterino por medio de una corriente eléctrica.
- Histerectomía: En casos de malignidad o extensión de la enfermedad
Actualmente existen vacunas para prevenir los serotipos más comunes de VPH en la población. Los esquemas indicados son de 2 aplicaciones separadas por 6 meses para menores de 15 años y de 15 a 45 años son 3 aplicaciones. Vacunarse a tiempo permite protegerse de los siguientes tipos:
- Tipos 16 y 18 del VPH: los tipos que causan el 80% de los casos de Cáncer Cervical
- Tipos 6 y 11 del VPH, que causan el 90% de los casos de verrugas genitales
Adicional, recordar que el Virus de Papiloma Humano es una enfermedad de transmisión sexual, por lo que el uso de condón y barreras de látex orales son una buena herramienta para disminuir las probabilidades de adquirirlo.