Ambos tipos de Diabetes pueden provocar en el paciente complicaciones a nivel ocular. Sin embargo, en el tipo 1 los daños se pueden presentar a edad más temprana y ser más severos si no se diagnostican y tratan tempranamente.
¿Sabías qué la Diabetes Mellitus es una enfermedad crónico-degenerativa que se caracteriza por un nivel alto de glucosa (azúcar) en sangre? La Diabetes se hace presente cuando el páncreas no produce insulina suficiente o cuando el organismo no emplea eficientemente la insulina que produce.
La insulina es una hormona producida por el páncreas que controla y regula el metabolismo de la glucosa y permite su aprovechamiento. En el mundo hay más de 220 millones de personas que padecen Diabetes, un mal control, puede ocasionar múltiple daño en órganos y sistemas del cuerpo, especialmente los vasos sanguíneos (vasculopatía) y los nervios (neuropatía).
De manera general, existen 2 tipos de Diabetes:
- TIPO 1 (Insulinodependiente): En este tipo el páncreas no produce o tiene una producción deficiente de insulina. En este caso se requiere la administración diaria de esta hormona
- TIPO 2 (No insulinodependiente): El organismo no responde a la insulina que se produce. Este tipo representa el 90% de los casos de Diabetes en el mundo. Se relaciona con una dieta inadecuada rica en carbohidratos, sobrepeso e inactividad física
¿Por qué afecta la vista?
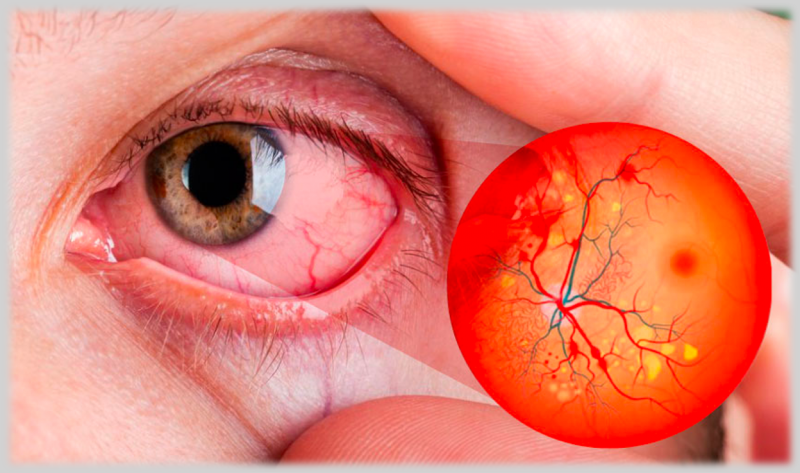
Ambos tipos de Diabetes pueden provocar en el paciente complicaciones a nivel ocular. Sin embargo, en el tipo 1 los daños se pueden presentar a edad más temprana y ser más severos si no se diagnostican y tratan tempranamente. El daño ocasionado por este padecimiento se presenta básicamente sobre la microcirculación del globo ocular; es decir en las pequeñas arterias y venas presentes en el ojo.
Generalmente afecta a ambos ojos, aunque el grado de esta afectación puede ser diferente, independientemente del tipo de tratamiento recibido y no tiene relación con el uso de insulina inyectada.
El factor más importante para que ocurra el daño son los niveles altos de glucosa en sangre durante largos períodos de tiempo, sin embargo, existen otros factores que pueden agravarla como son la presión arterial alta y los niveles elevados de colesterol y triglicéridos.
Clasificación de la Retinopatía Diabética
De manera sencilla se puede dividir en:
Retinopatía Diabética no Proliferativa (etapa temprana): Esta etapa puede durar años y no afectar la visión hasta fases tardías. Si la visión disminuye, puede ser debido a la presencia de Edema Macular (hinchazón de la mácula).
Retinopatía Diabética Proliferativa (etapa avanzada): En esta etapa se afecta una gran cantidad de vasos sanguíneos de la retina, algunos se rompen (dejando escapar sangre y suero) y otros se ocluyen o tapan, impidiendo la circulación a algunas zonas de la retina. Como consecuencia de ello, se crean nuevos vasos sanguíneos de paredes mal formadas que no proporcionan el flujo adecuado y se rompen, sangrando de manera profusa hacia el interior del ojo (hemovitreo). Esto provoca la formación de cicatrices (fibrosis) que traccionan y desprenden la retina, generando una baja visual severa o incluso ceguera irreversible.
Diagnóstico y Síntomas
Usted puede padecer de Retinopatía Diabética y no ser consciente de ello. En sus etapas iniciales no hay alteraciones visuales (por ello la importancia de una revisión oftalmológica periódica).
Sin embargo, al progresar la enfermedad pueden surgir síntomas tales como:
- Ver manchas negras, hilos o "telarañas" flotando en su campo visual
- Visión borrosa que fluctúa a clara o al revés
- Áreas de no visión
- Percepción de los colores atenuados o pálidos
- Pérdida súbita de la visión
El diagnóstico es básicamente clínico. Una exploración oftalmológica minuciosa incluirá la necesidad de someter al paciente a la dilatación de sus pupilas para facilitar la identificación de lesiones en la retina.
De considerarlo necesario, el médico podrá solicitarle algunos estudios paraclínicos (vgr. Fluorangiografía) que confirmen el diagnóstico y permitan determinar el grado de daño presente en cada ojo en particular.
Alternativas de tratamiento
El mejor tratamiento para este padecimiento es la prevención. El estricto control de los niveles de glucosa en sangre, sin altibajos, reducirá de manera importante la posibilidad de desarrollar este padecimiento.
Cuando ya existen daños vasculares, podría ser necesario la aplicación por sesiones de terapia con láser (fotocoagulación), para tratar dichas lesiones y detener la progresión de la enfermedad y la consecuente baja visual. De hecho, esta terapia con láser disminuye en un 50% la pérdida visual grave. Particularmente cuando la enfermedad afecta la parte central de la visión (Edema Macular Diabético), podría ser necesario la inyección intraocular de medicamentos conocidos como antiangiogénicos, que actuarán químicamente sobre las lesiones evitando la progresión de las mismas y la pérdida de la visión central.
En caso de daño importante, nos enfrentaríamos a la necesidad de realizar una cirugía intraocular (vitrectomía) para retirar la sangre y el tejido cicatrizal (fibrosis) y posiblemente reimplantar la retina en caso de estar desprendida. Sin embargo, el pronóstico en estos casos podría no ser del todo adecuado con limitaciones en la calidad visual, dependiendo del grado de daño previo a la cirugía.
